SPERMOGRAMME ET SPERMOCYTOGRAMME
I.GENERALITÉS
- Spermatogenèse: désigne le processus de développement des spermatozoïdes produit dans les tubes séminifères des testicules sous l'influence des cellules de Sertoli.
- Le sperme: liquide produit lors de l’éjaculation. Il est composé des spermatozoïdes et du liquide séminal.
- Le spermatozoïde: cellule sexuelle mâle contenue dans le sperme et capable de féconder l'ovule.
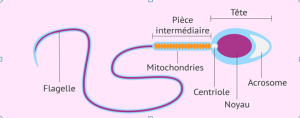
II.SPERMOGRAMME
Le spermogramme: examen de biologie des différents paramètres constituants le sperme permettant l'évaluation de la fertilité masculine. Il consiste à analyser la quantité et l'aspect du sperme.
Le spermogramme permet d’évaluer :
- la numération des spermatozoïdes;
- la mobilité des spermatozoïdes ;
- la vitalité des spermatozoïdes;
- le volume de l’éjaculat;
- la viscosité du sperme ;
- le PH du sperme ;
- la présence ou l’absence d’agglutinats
- la numération des globules blancs présents dans l’éjaculat et des cellules rondes.
III.SPERMOCYTOGRAMME
Le spermocytogramme: examen médical correspondant à l'analyse cytologique et morphologique des spermatozoïdes.
Il permet d’évaluer les anomalies morphologiques des spermatozoïdes en 4 anomalies de la tête, 2 anomalies de la pièce intermédiaire et en 4 anomalies du flagelle.
IV.CONDITIONS DE PRÉLÈVEMENT
- Une période d’abstinence sexuelle préalable de 3 à 5 jours est conseillée,
- Pas d’alcool et pas de cigarette
- Par masturbation,
- Ne pas utiliser de préservatif.
V.PRÉLÈVEMENT
- Le reccueil a lieu au laboratoire;
- La totalité de l’éjaculat est directement recueilli dans un flaçon stérile préalablement identifié;
- Noter aussitôt l’heure de prélèvement;
- L’échantillon doit être conservé à une température proche de la température corporelle.
VI.LECTURE ET INTERPRETATION DES RESULTATS
Le sperme est placé dans une étuve à 37°C pendant une heure, puis les différents paramètres spermatiques sont analysés. Ceux-ci sont :
- Volume
- Ph
- Couleur
- Viscosité
Les éléments observables dans le sperme à l’état frais sont:
- Agglutination Il s’agit d’amas de spermatozoïdes mobiles liés les uns aux autres par la tête, le cou et/ou le flagelle
- Cellules rondes: désigne les spermatozoïdes immatures (cellules germinale),
- Les leucocytes,
- Les hématies.
- La mobilité
A- La concentration en spermatozoïdes
La dilution se fait avec une solution de formol au10%, cette solution engendre la mort des spermatozoïdes sans provoquer leur lyse. Après homogénéisation du mélange, la solution est déposée à l’aide d’une micropipette afin de remplir sans bulle d’air, la chambre de comptage de la cellule de malassez. Laisser sédimenter pendant quelques minutes avant de procéder au comptage des spermatozoïdes.
Comptage des spermatozoïdes
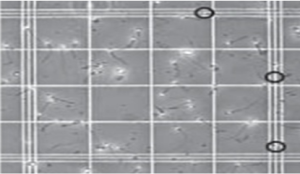
En général les spermatozoïdes sont comptés dans 5 carrés. Le calcul du nombre de spermatozoïdes est présenté dans la formule ci-dessous: Spermatozoïdes par ml de semence = Moyenne des spermatozoïdes comptés x facteur de dilution x 100x1000
N = Ʃ n*100*1000
Concentration des spermatozoïdes est supérieure à 20 millions/ml de spermatozoïdes.
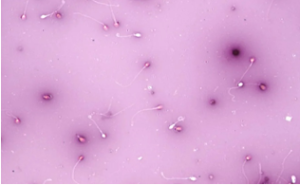
B. La Vitalité
Elle indique le pourcentage de spermatozoïdes vivants dans l’échantillon. Elle est mise en évidence en réalisant une coloration VITA-EOSINE. Cette coloration s’effectue de la manière suivante :
- 50 µl de sperme avec deux gouttes de réactif d'éosine,
- Après 30 secondes, ajoutez trois gouttes de réactif nigrosine,
- Apres 30 secondes, placez 20µl du mélange sur une lame de microscope et couvrir d'une Procédez immédiatement à l'examen au microscope.
Présentation des spermatozoides après la coloration VITA-EOSINE
- C. Morphologie: Spermocytogramme
L’examen morphologique des spermatozoïdes consiste en l’observation des différentes parties des spermatozoïdes au microscope afin de détecter les anomalies tels que:
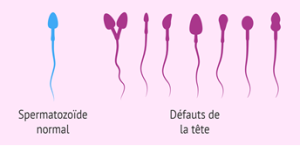
- les quatre anomalies de la tête ;
- les deux anomalies de la pièce intermédiaire ;
- les quatre anomalies du flagelle, ou pièce principale.
Les anomalies de la tête
Les anomalies de la pièce intermédiaire
le reste cytoplasmique est considère comme une anomalie s'il a une surface supérieure au tiers de la surface d'une tête normale. Il se situe le plus souvent a la jonction de la tête et de la pièce intermédiaire mais il peut également entourer l'ensemble de la cellule ou englober seulement la tête.

Angulations
l'axe de la pièce intermédiaire et l'axe de la tête ou l'axe de la pièce principale forment un angle net ou encore le flagelle n'est pas implanté dans l'axe de la tête.
Les anomalies du flagelle
Il peut se présenter avec un flagelle court, absent, enroulé voire double
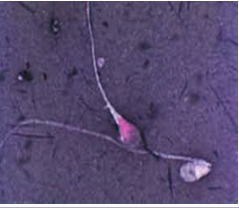
Les anomalies du flagelle
Il peut se présenter avec un flagelle court, absent, enroulé voire double
| VALEURS NORMALES | VALEURS INFERIEURES | VALEURS SUPERIEURES | |
| VOLUME | 2-6 ml | HYPOSPERMIE < 2ml | HYPERSPERMIE> 6ml |
| LEUCOCYTES | < 1.000.000/ml | NORMAL | PYOSPERMIE > 1.000.000/ml |
| VITALITE | > 50 % | < 50 %
NECROZOOSPERMIE |
NORMAL |
| MOBILITE | > 50% | < 50 %
ASTHENOSPERMIE |
NORMAL |
| ATYPIES | < 40 % | NORMAL | > 40 %
TERATOSPERMIE |
| NUMERATION | 20-250 Millions de spz /ml | < 20 millions/ml
OLIGOSPERMIE AZOOSPERMIE Absence de spz |
> 250 millions /ml
POLYZOOSPERMIE |
VII.CONCLUSION
INFERTILITE DU COUPLE: causes conséquences et prévention
Causes:
-Surpoids
-L’obésité
-Les désordres métaboliques
Conséquences:
- Chez la femme: troubles d’ovulations et des fausses couches.
- Chez l’homme: altération de l’intégrité de l’ADN spermatique et ses paramètres, troubles de l’éjaculation.
Prévention:
Amélioration de l’activité physique, perte de poids et rééquilibre alimentaire.
EXAMEN BASIQUE ET COMPLÉMENTAIRE DU SPERME, INTERPRÉTATION ET PIÈGE ANALYTIQUE
examen basique:
L’analyse du sperme (spermogramme) est le premier examen demandé dans le bilan d’infertilité des couples.
examen complémentaire:
L’étude de l’intégrité de l’ADN.
Piège analytique:
erreurs liées à la phase pré analytique qui peuvent être évité en expliquant au patient l’importance des détails liés à l’émission du sperme.


Leave a Comment